
パープルリボンとは? 米国をはじめとする海外では、膵臓がん啓発のシンボルとしてパープルリボンが使われています。
膵臓がんについて
膵臓は、胃の背側にある細長い臓器で、十二指腸、胃、脾臓、脈管(大動脈、下大静脈、門脈)に囲まれています。膵臓の主な働きは食べ物の消化と血糖値の調節であり、膵臓は強力な消化液である膵液を主膵管から乳頭部を経て十二指腸へ分泌する(外分泌)とともにインスリンなどのホルモンを分泌する(内分泌)機能を担っています。そのため膵機能低下は糖尿病リスクとなります。
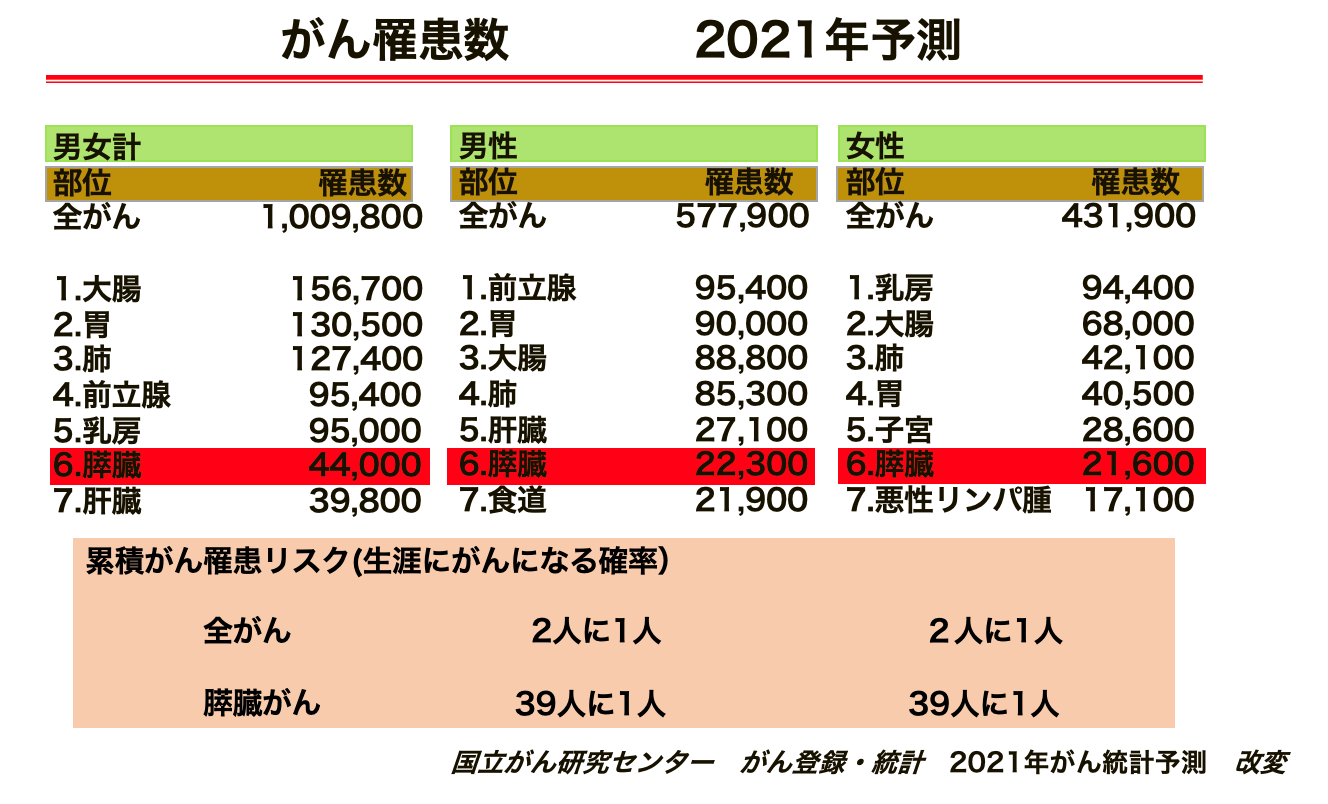
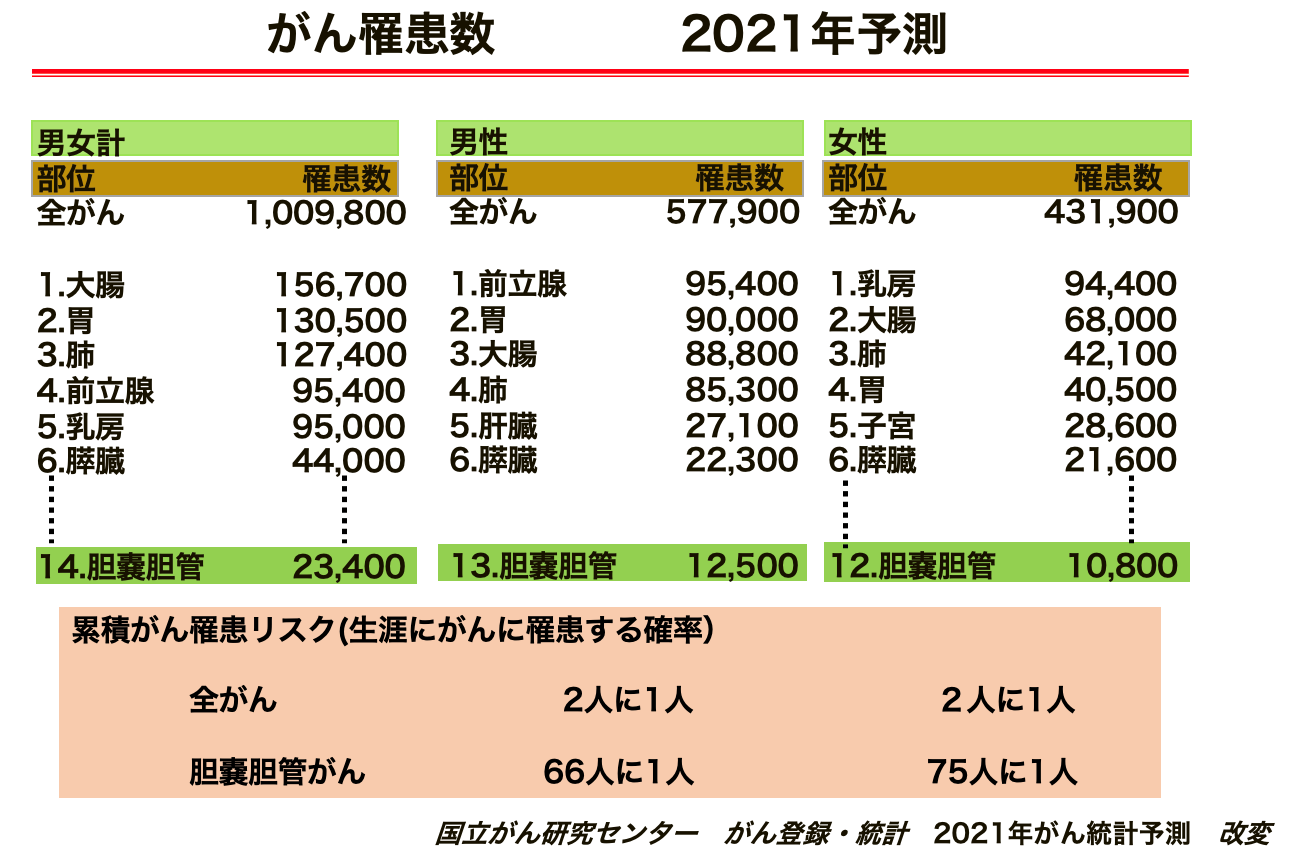
膵臓がんの患者さんは年々増加しており「2021年のがん統計予測」では、膵臓がんと診断された方は44,000人で、6番目に多く男性18,600人、女性19,000人と報告されています。2021年に膵臓がんで死亡された方は37,600人でした。 罹患数と死亡数がほぼ同数となる悪性度の高い疾患です。膵臓がん死亡増加の原因は人口構成の高齢化が大きな要因ですが、膵臓がんに対する有効なスクリーニング検査法がないことが挙げられます。膵臓がんのリスクファクターとして、家族歴、糖尿病(新規発症、急な血糖コントロール不良)、慢性膵炎や膵嚢胞、遺伝性膵炎の合併などが挙げられます。
膵臓がんの症状
膵臓がんは、早い段階で症状を自覚することは少なく、無症状か上腹部不定愁訴と感じることが多く、がんの進行によって腹痛、黄疸、腰背部痛、体重減少などの症状がみられることがあります。膵臓がんの症状はがんの発生部位によっても異なり、膵臓がん全体の約65%の膵頭部がんは、主膵管や胆管の閉塞による膵炎や閉塞性黄疸で症状が出現、膵体部尾部がんでは、解剖学的位置関係から症状が出るまでに時間がかかり腹水貯留、持続的背部痛、高度の体重減少などで発見されることも稀ではありません。
膵臓がんの検査
膵臓は胃の背側、後腹膜腔に存在する臓器で、血液検査、検診やスクリーニング目的での簡便な検査ではなかなか病気を発見できません。 CT、MRI、超音波検査、超音波内視鏡、内視鏡的胆管膵管造影法、腫瘍マーカーなどの結果から総合的に診断されます。膵液から細胞が採取できて検査で悪性(癌)細胞が認められれば診断がつきます。
膵臓がんの治療
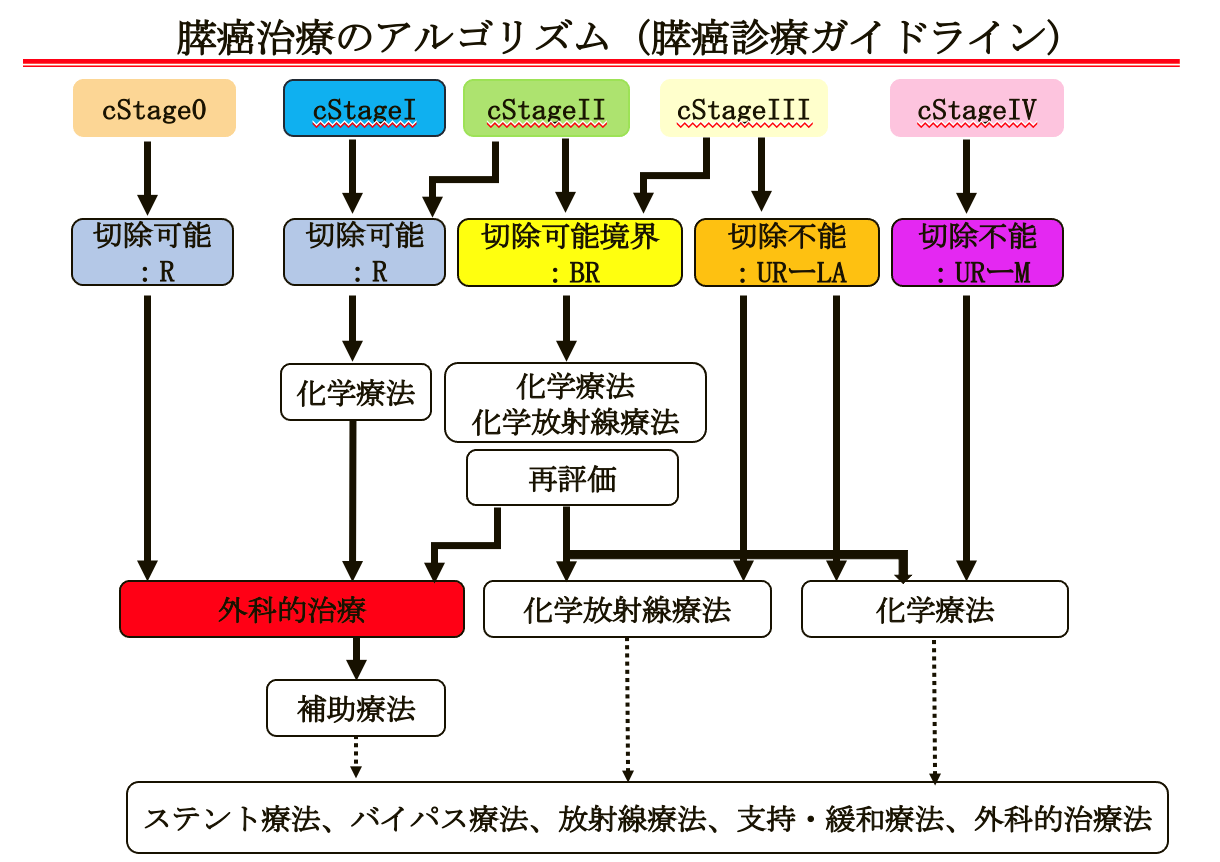
①手術治療、②化学療法(抗癌剤治療)、③放射線治療、④ステント治療があります。手術以外の治療法では根治(完全に治ること)を望めません。 膵がん局所が膵臓周囲の大血管(門脈系、動脈系)にまで広がっていたり遠隔臓器や腹腔内への転移(播種)、広範囲にリンパ節転移がある場合などは、手術のみでは根治が難しいので、手術以外の方法と組み合わせた治療が必要です。膵癌取扱い規約第7版2016年 では切除可能性分類が新たに定義され、「切除可能」、「切除可能境界」、「切除不能」の3つの分類が定められました。
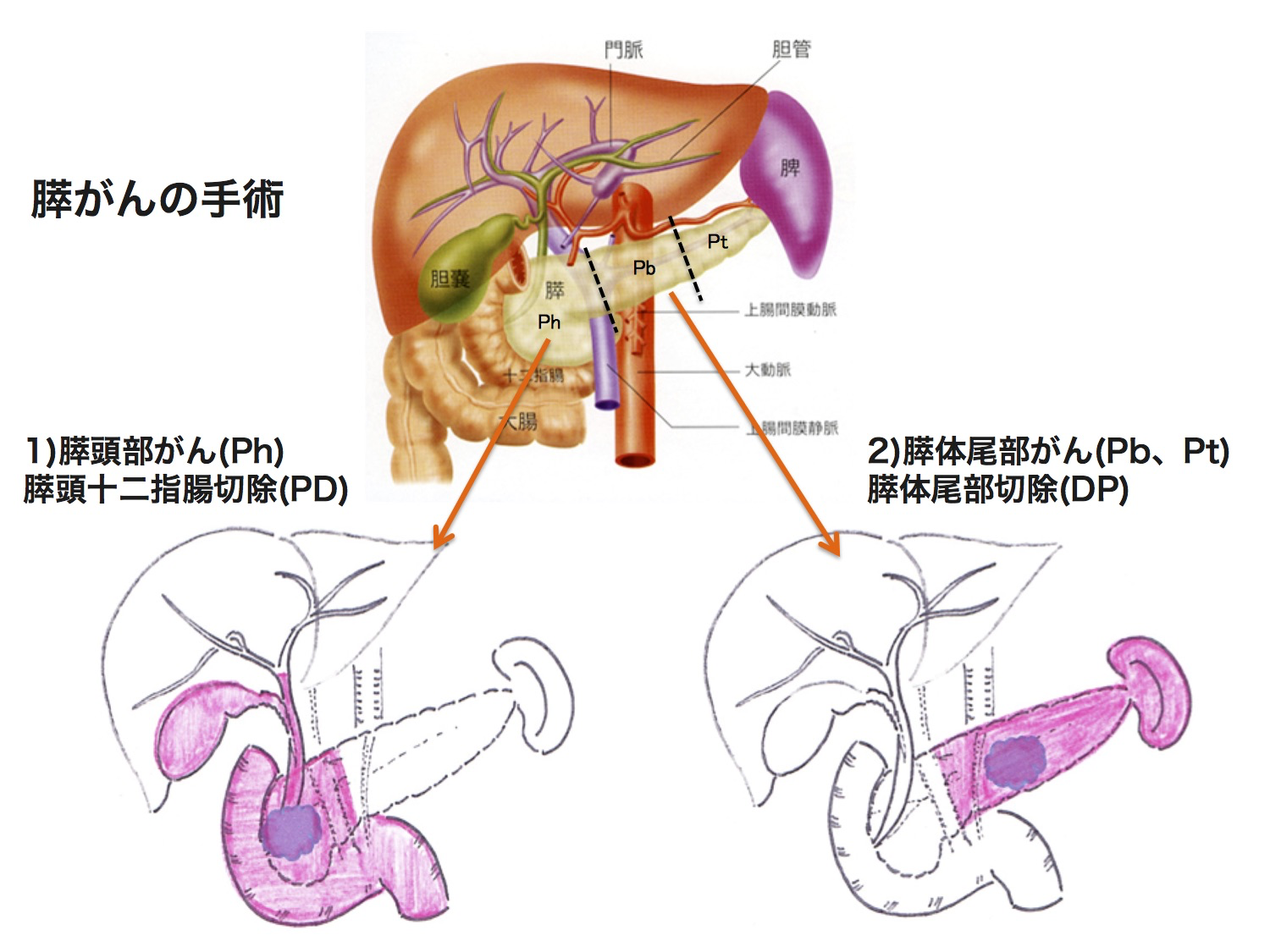
(1) 膵頭十二指腸切除術
膵頭部(膵臓の右側)にがんがある場合に適応となります。胃の一部、十二指腸、小腸の一部、胆のう、胆管をまとめて切除します。膵臓の周囲のリンパ節、脂肪、神経なども一緒に摘出します。摘出したあとは、残った膵臓と小腸、胆管と小腸、胃と小腸の順につなぎ直し膵液、胆汁、食べ物の通る経路を再建します。
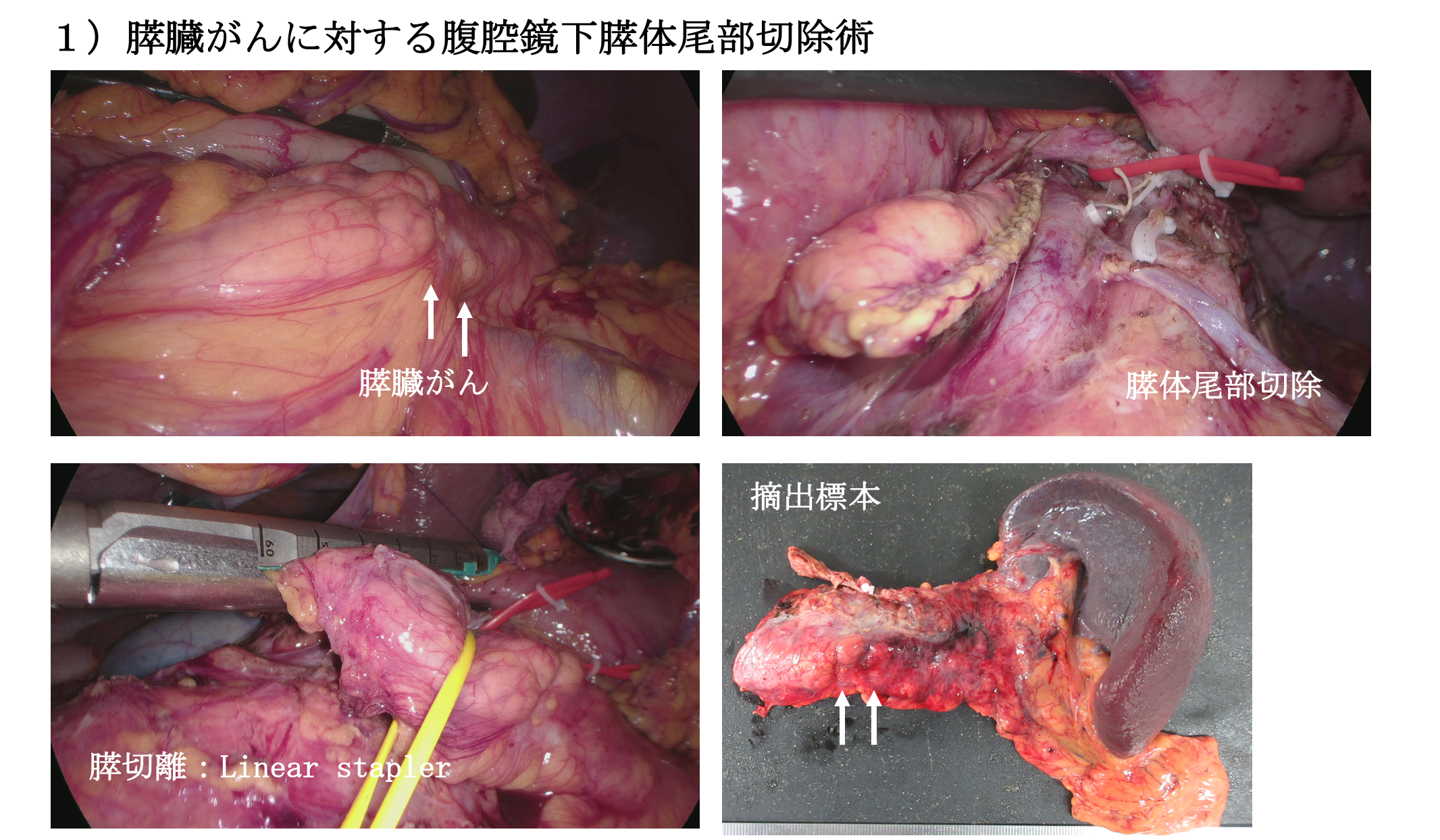
(2) 膵体尾部切除術
膵臓の体部・尾部(膵臓の左側)に癌がある場合には膵体尾部切除術といって、膵臓の左側と脾臓を一緒に摘出します。
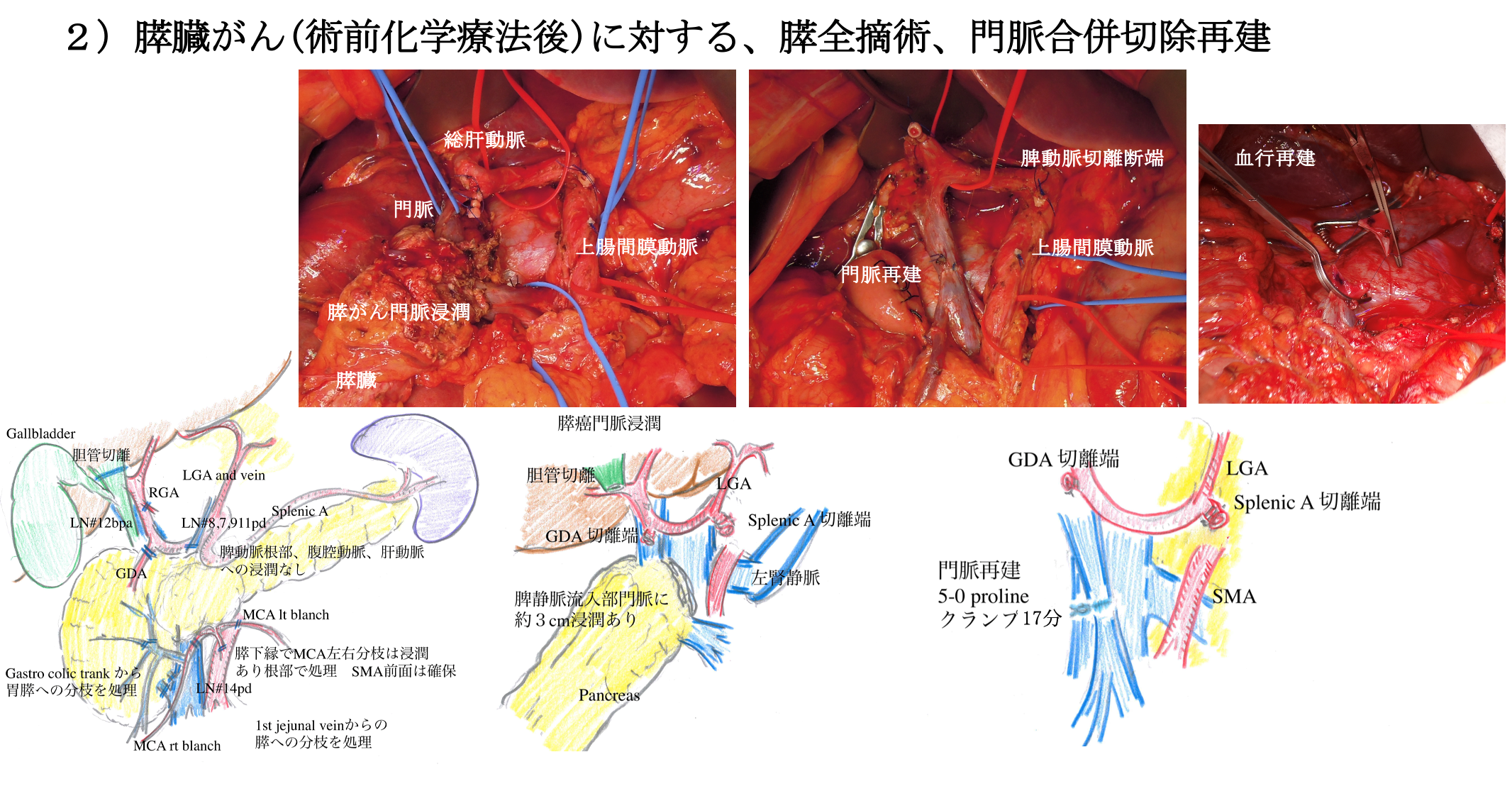
(3) 膵全摘術
がんが膵臓全体に及ぶ場合は膵全摘術が行われます。ただし、膵全摘は膵臓の機能がまったく失われてしまい、体への負担が大きいので、切除による治癒が期待できない場合には行われません。術後には、血糖をコントロールするために糖尿病内科の管理のもとインスリンの注射が必要となります。
(4) バイパス術
がんが進行して食べ物の通り道である十二指腸が閉塞している場合には、癌の摘出ができなくても食べ物の通り道をつくるために胃と小腸をつなぐバイパス手術を行うこともあります。また、黄疸に対して胆管と小腸をつなぐバイパス手術を行う場合もあります。
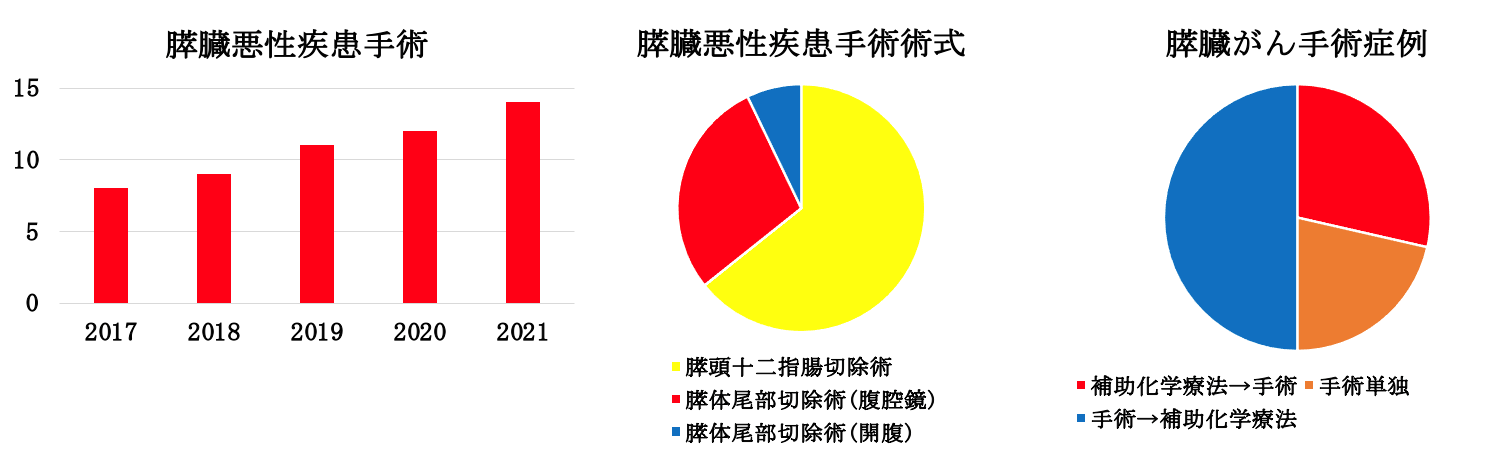
当院の膵臓がん手術
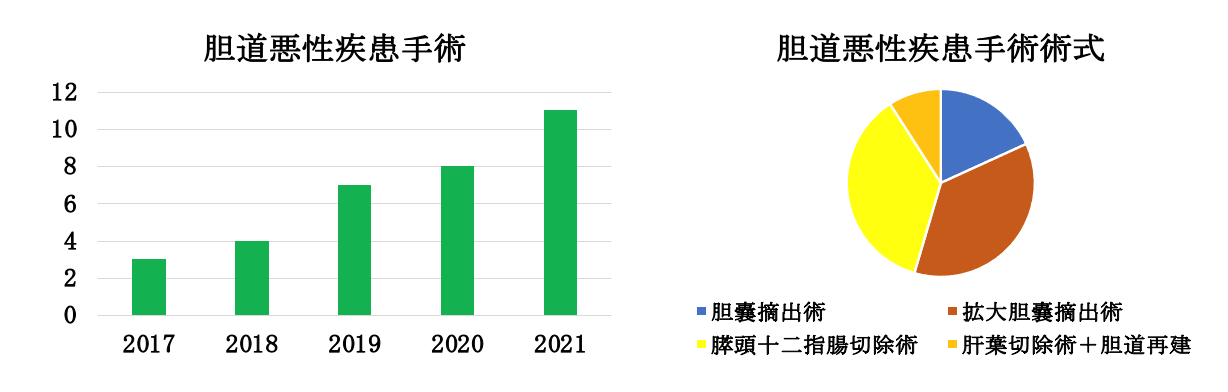
胆道がん(胆管、胆嚢、十二指腸乳頭部)について
胆道がんは、肝臓で合成された胆汁の通り道にできるがんです。胆汁は、肝臓内の胆管→総胆管(胆嚢)→乳頭部を経て十二指腸へ排出されます。胆汁が通る管に発生する胆管がん、胆汁を貯めておく袋状の臓器に発生する胆嚢がん、胆汁の出口で十二指腸につながる部分に発生する乳頭部がんに分けられます。
2021年がん罹患数予測では年間約23,400人の患者さんが胆道がんに罹患しています。また2021年がん死亡数予測では約18,100人疾患別死亡数が第6位であり死亡数割合の高い疾患です。50歳代から増え始め70歳代、80歳代の高齢者に多い傾向があります。胆石症、胆嚢炎、胆管炎、潰瘍性大腸炎、クローン病などの人は胆道がんになりやすいとする報告があります。
胆道がんの症状
胆道がんは、胆管の閉塞による閉塞性黄疸で症状が出現することが殆どです。右上腹部やみぞおちの痛み、眼球や皮膚が黄色くなる黄疸、白っぽい便が特徴的です。がんの進行によって全身倦怠感、食欲不振、体重減少、発熱などの症状がみられることがあります。胆嚢がんで胆石や胆嚢炎を併発している場合、早期のがんでも強い痛みを感じたり発熱したりすることがあります。
胆道がんの治療
治療法の選択は、進行度(ステージ) によって決定されます。進行度(ステージ)は、胆道の壁深達度、胆道壁外への進展、肝動脈、腸間膜動脈といった主要動脈への浸潤、領域リンパ節転移、遠隔転移などの有無により規定されます。胆道がんでは可能な限り手術を行いますが、手術でがんを取り除くことが難しい場合、薬物療法(化学療法)で治療します。
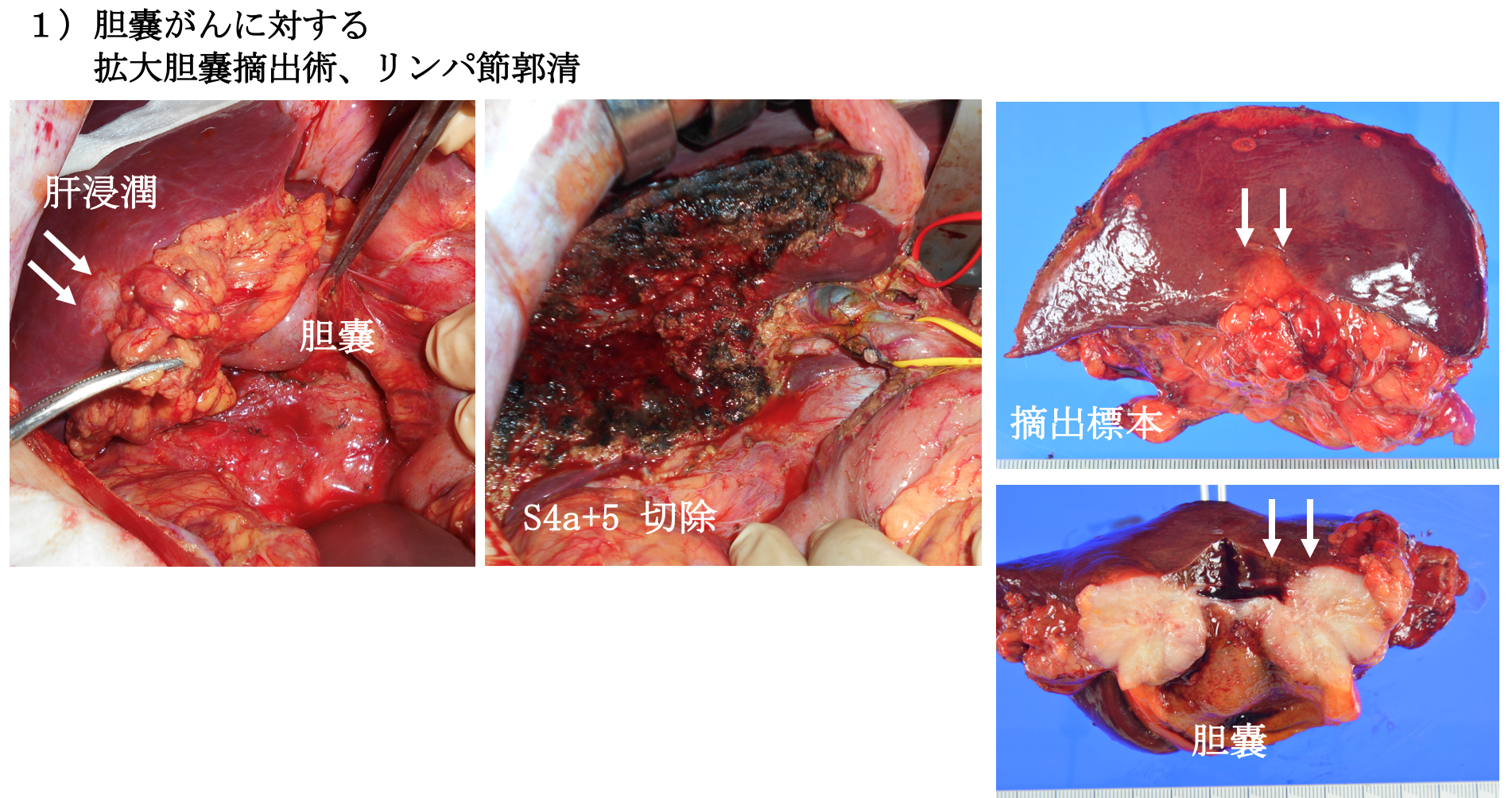
(1) 胆嚢がんと上部胆管がんの手術
胆嚢と胆管、周囲のリンパ節と肝臓の一部を切除する手術が標準的です。肝臓の切除範囲は、胆道がんの局在(右寄りに発生していれば右葉切除、左寄りなら左葉切除など)、壁進展度により決定されます。胆嚢がんでは肝臓との付着部(肝床)切除を行う場合もあります。胆管切除を行なった場合には、残った胆管と小腸を吻合し胆汁の通る経路を再建します。
(2) 下部胆管がんと乳頭部がんの手術
隣接する臓器にがんが広がりやすく、胆嚢、胆管、周囲のリンパ節、膵臓の半分、十二指腸、胃や小腸の一部をまとめて切除する膵頭十二指腸切除術を行うのが標準的です。摘出したあとは、残った胆管と小腸、膵臓と小腸、胃と小腸の順につなぎ直し胆汁、膵液、食べ物の通る経路を再建します。
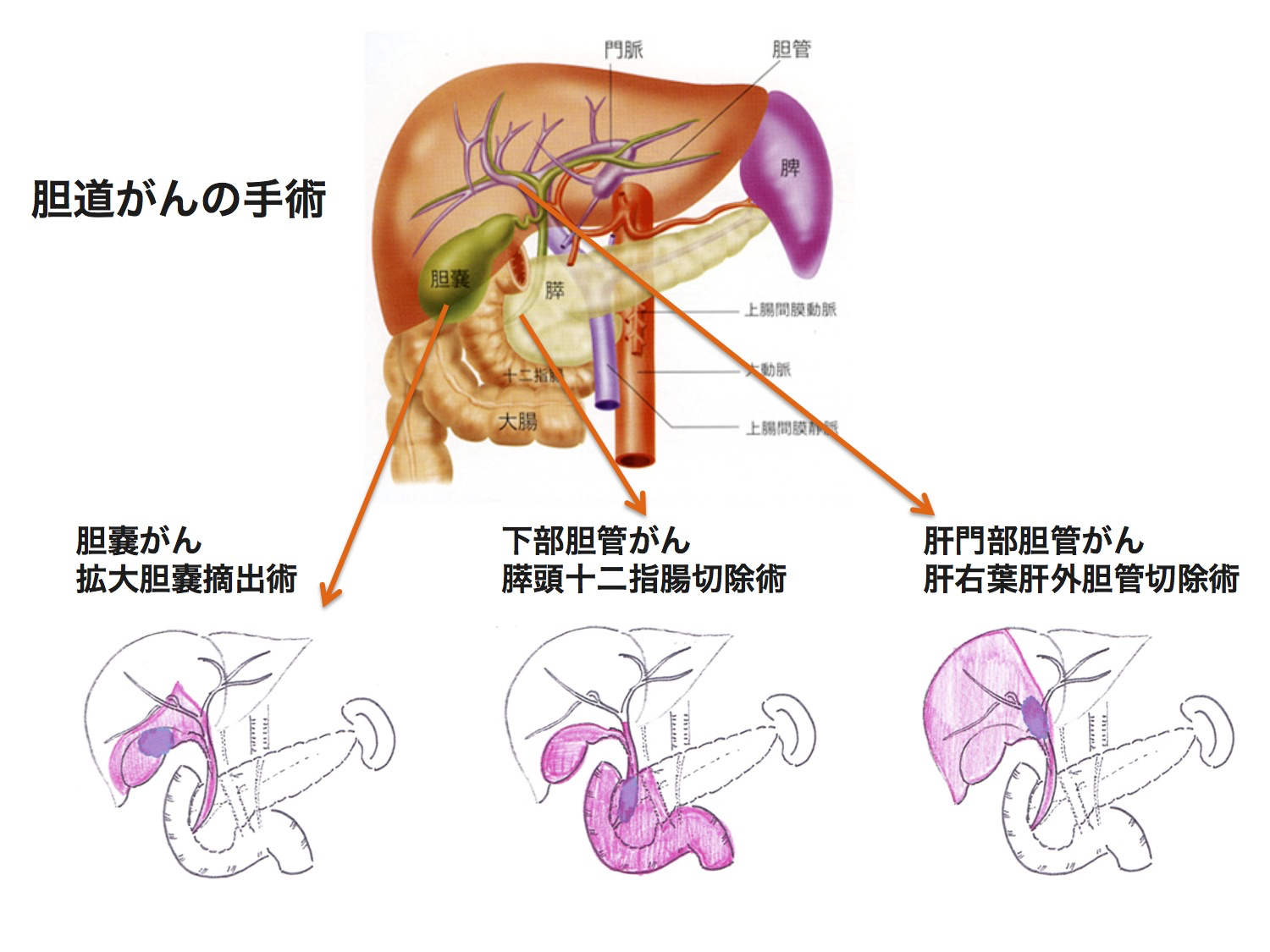
当院の胆道がん手術
当院の閉塞性黄疸に対する治療
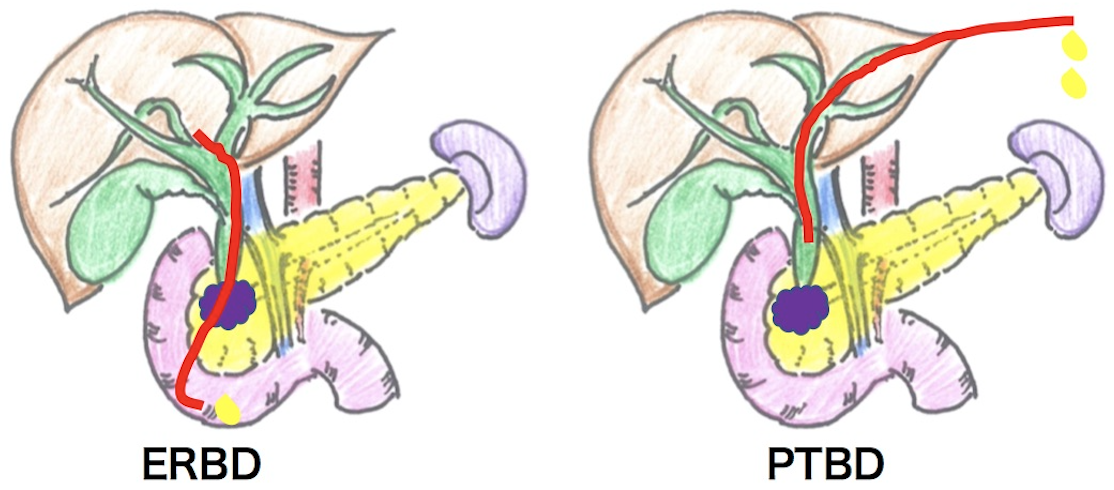
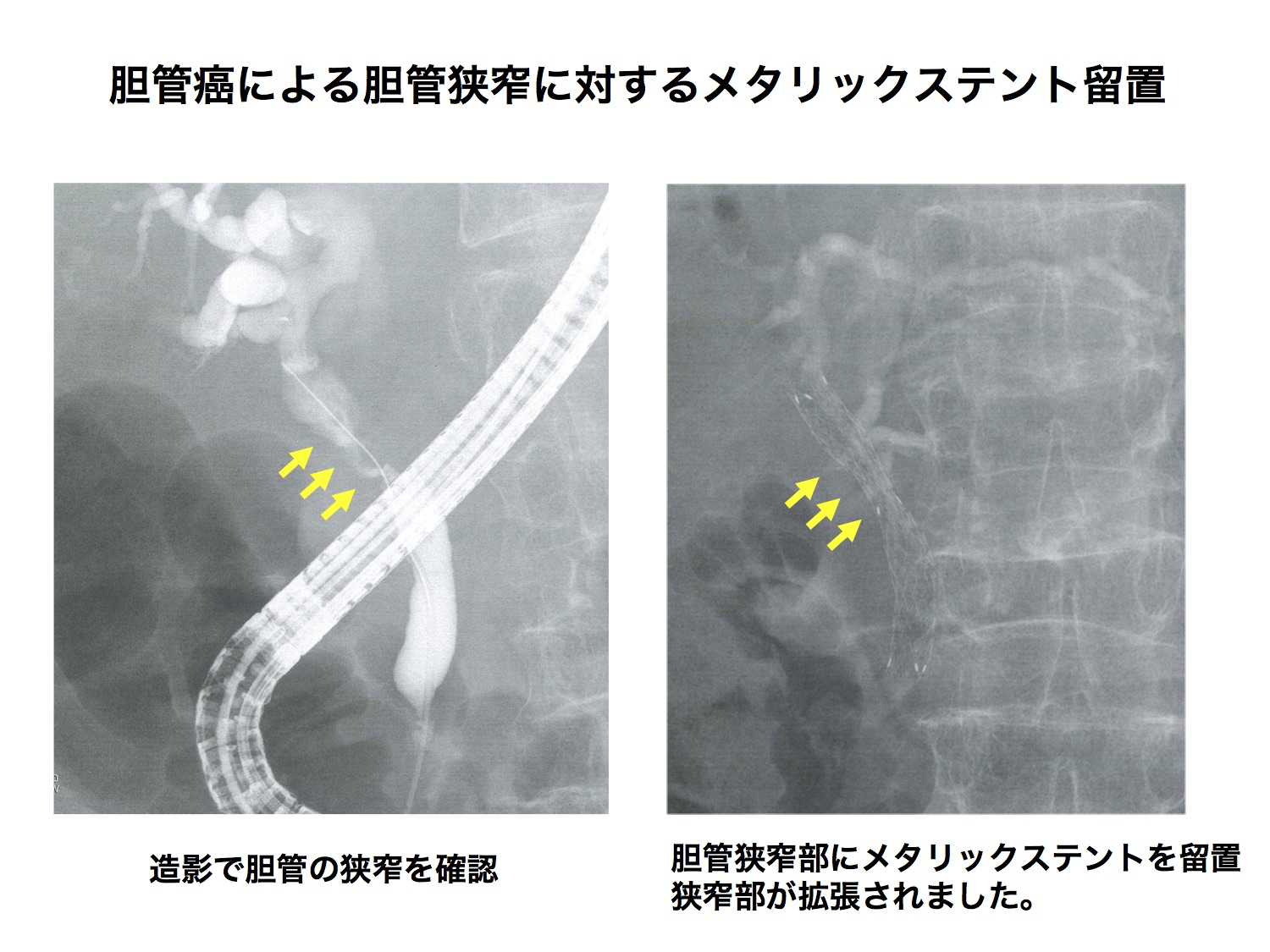
膵がんの30-40%程度に黄疸がみられます。特に膵頭部がんでは腫瘍による胆管の狭窄による閉塞性黄疸をおこします。また、膵体部がんや尾部がんでも播種による胆管狭窄をおこすことがあります。がんにより胆汁の流れが悪くなると閉塞性黄疸がおこり、またうっ滞した胆汁に細菌感染すると発熱や悪寒戦慄を伴う急性胆管炎がおこります。黄疸や胆管炎があると手術や化学療法などの治療に際し危険性が増すため、解除する処置(減黄)が必要となります。閉塞性黄疸を解除する治療は胆道ドレナージと呼ばれ、超音波ガイド下に皮膚から肝臓を介して胆管にアプローチする方法(経皮経肝胆道ドレナージ:PTBD)と内視鏡的に胆管にアプローチする方法(ERBD)があります。患者さんの全身状態に応じて、適切な方法を選択していますが、通常は内視鏡的な方法を選択することが多く当院でも積極的におこなっています。胆汁の流出路を確保するために胆管にステントという細い管を留置することがあります。ステントは、手術までの短期間に留置する場合(プラスチックステント)と切除不能症例で長期間の留置が必要な場合(メタリックステント)とでステントの種類を使い分けています。しかし、急性膵炎等の合併症の問題や十二指腸狭窄がある症例に対しては困難な場合も存在します。
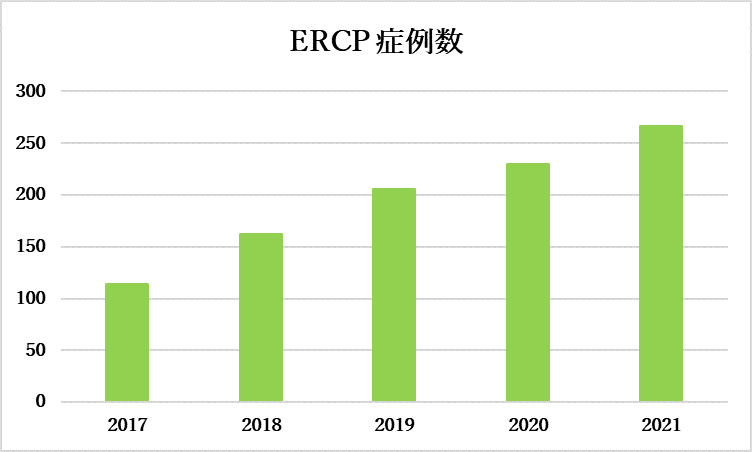
| 良性疾患 | ERCP | 133 例 |
|---|---|---|
| EXT(内視鏡的胆管結石切石) | 78 例 | |
| シングルバルーン併用 | 5 例 | |
| 悪性疾患 | ERCP | 137 例 |
| ERBD(内視鏡的逆行性胆管ドレナージ) | 85 例 | |
| ENBD(内視鏡的経鼻胆管ドレナージ) | 10 例 | |
| メタリックステント | 7 例 |
 膵臓がんや胆道がんに対する治療の中で、治療効果が高く、根治が唯一見込める外科手術を可能な限り選択しています。膵切除手術として主要血管を合併切除し、血行再建を伴う膵頭十二指腸切除術があり、手術効果により根治や余命延長が期待できます。十分な精査と患者さんの状況を踏まえた総合的評価を行い、最も適した治療を安全に提供するよう努めています。
膵臓がんや胆道がんに対する治療の中で、治療効果が高く、根治が唯一見込める外科手術を可能な限り選択しています。膵切除手術として主要血管を合併切除し、血行再建を伴う膵頭十二指腸切除術があり、手術効果により根治や余命延長が期待できます。十分な精査と患者さんの状況を踏まえた総合的評価を行い、最も適した治療を安全に提供するよう努めています。

