胃がんについて
胃がんは世界中で減少傾向にあり、日本でも胃がんの年齢調整死亡率は著明な減少傾向を示しています。胃がんの多くがHelicobacter Pylori感染に伴う慢性胃炎を背景としており、ピロリ菌感染の有無を知ることと、感染があった場合の内視鏡検査が胃がんを早期発見するため重要になってきます。ピロリ菌の除菌治療によって胃がんの予防効果があることも分かっており、2013年からはピロリ胃炎に対する除菌治療が保険適応となりました。
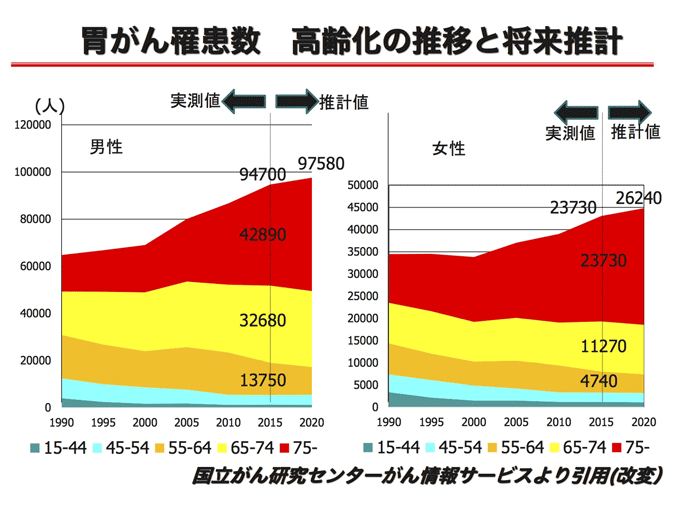
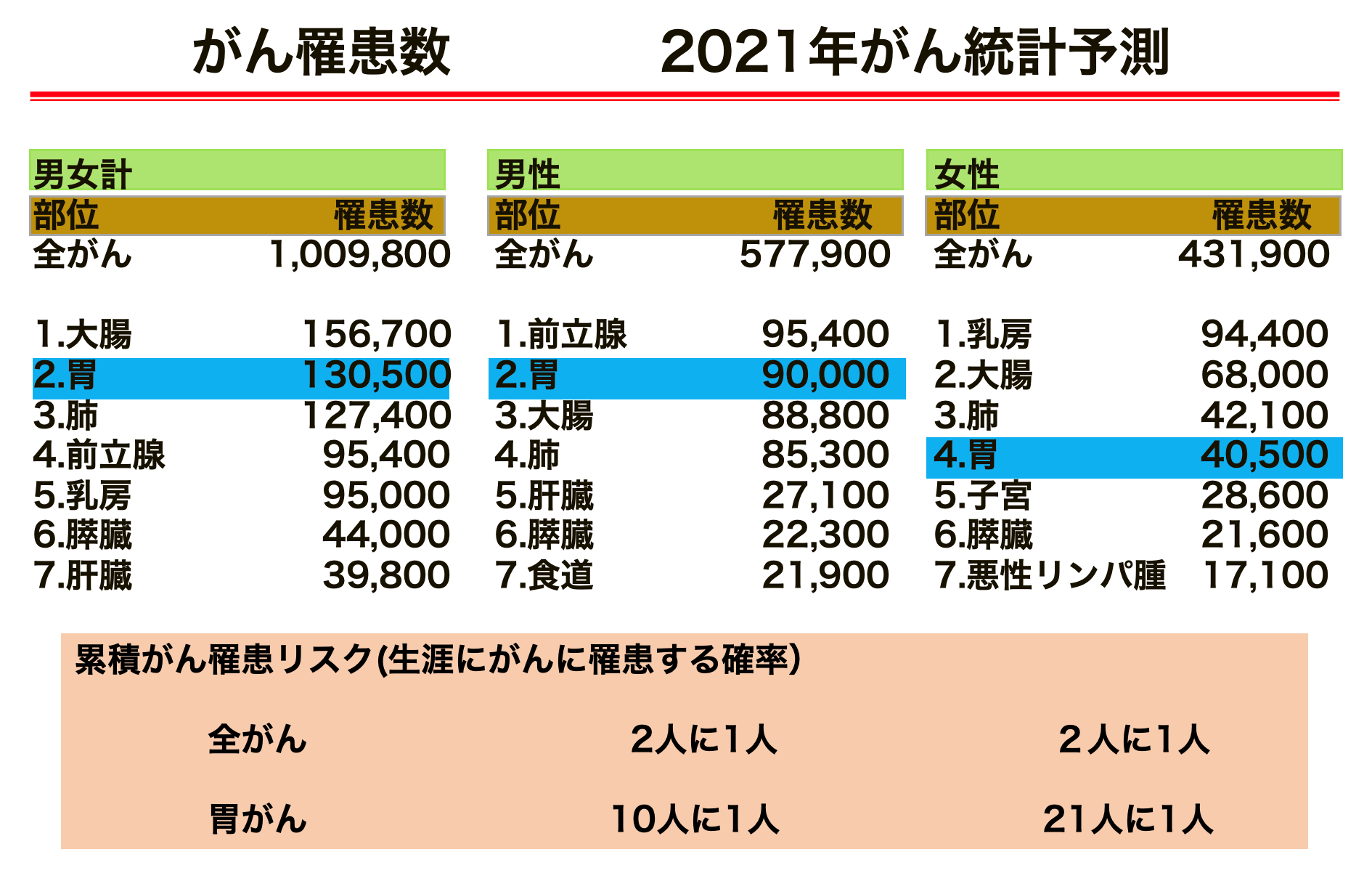
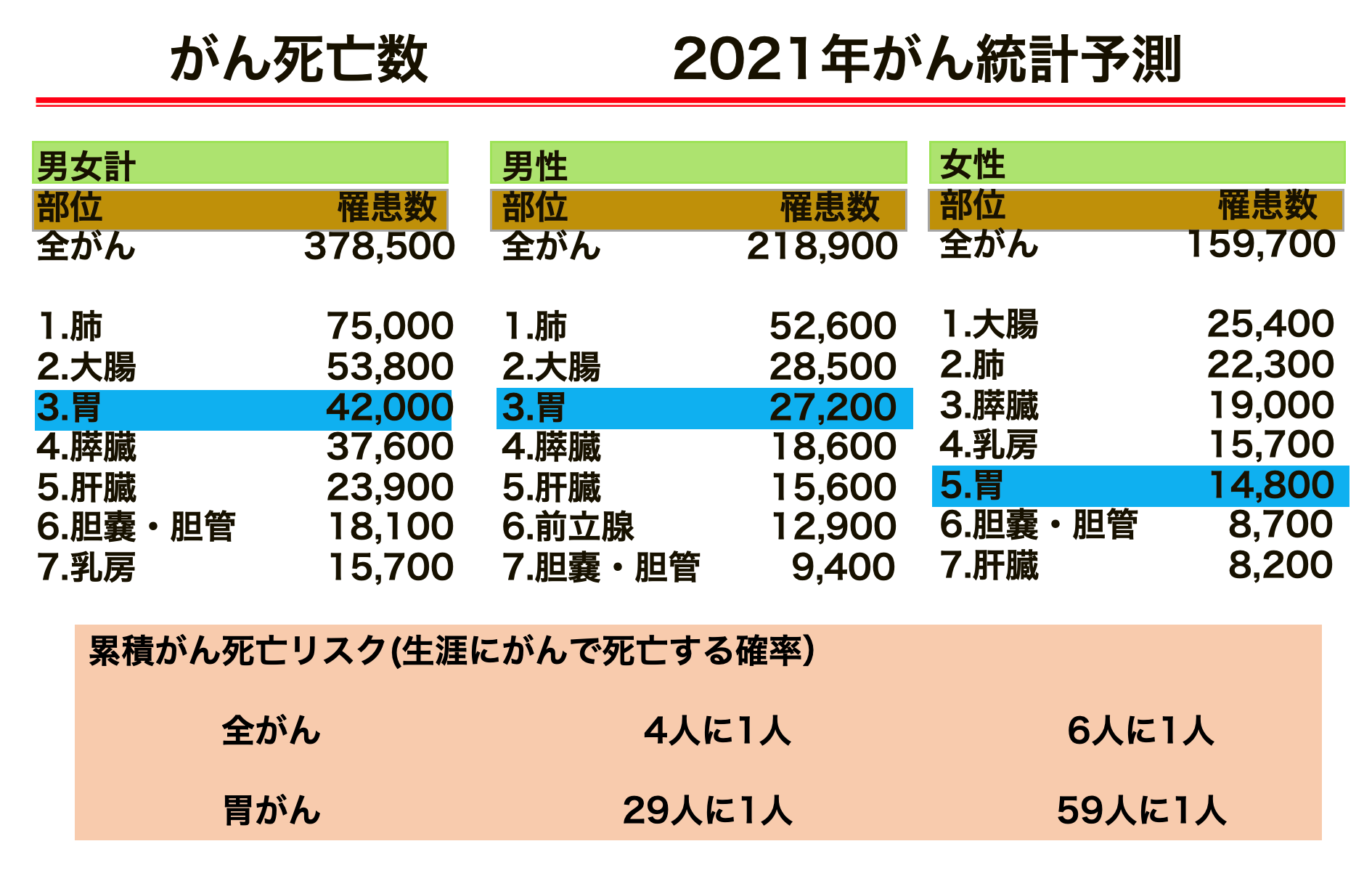
「2021年のがん統計予測」では、胃がんと診断された方は約13万人で、大腸がんに次いで2番目に多く男性9万人、女性4万人と報告されています。2021年に胃がんで死亡された方は約4万2千人でした。日本人にとって最も身近な悪性腫瘍の1つといえます。
胃がんの症状
胃がんそのものによる症状と胃がんに付随して起きる胃潰瘍や慢性胃炎による症状があります。胃がんは、早い段階で症状を自覚することは少なく、がんの進行によって食思不振、悪心・嘔吐、腹痛、吐血、黒色便などの症状がみられることがあります。
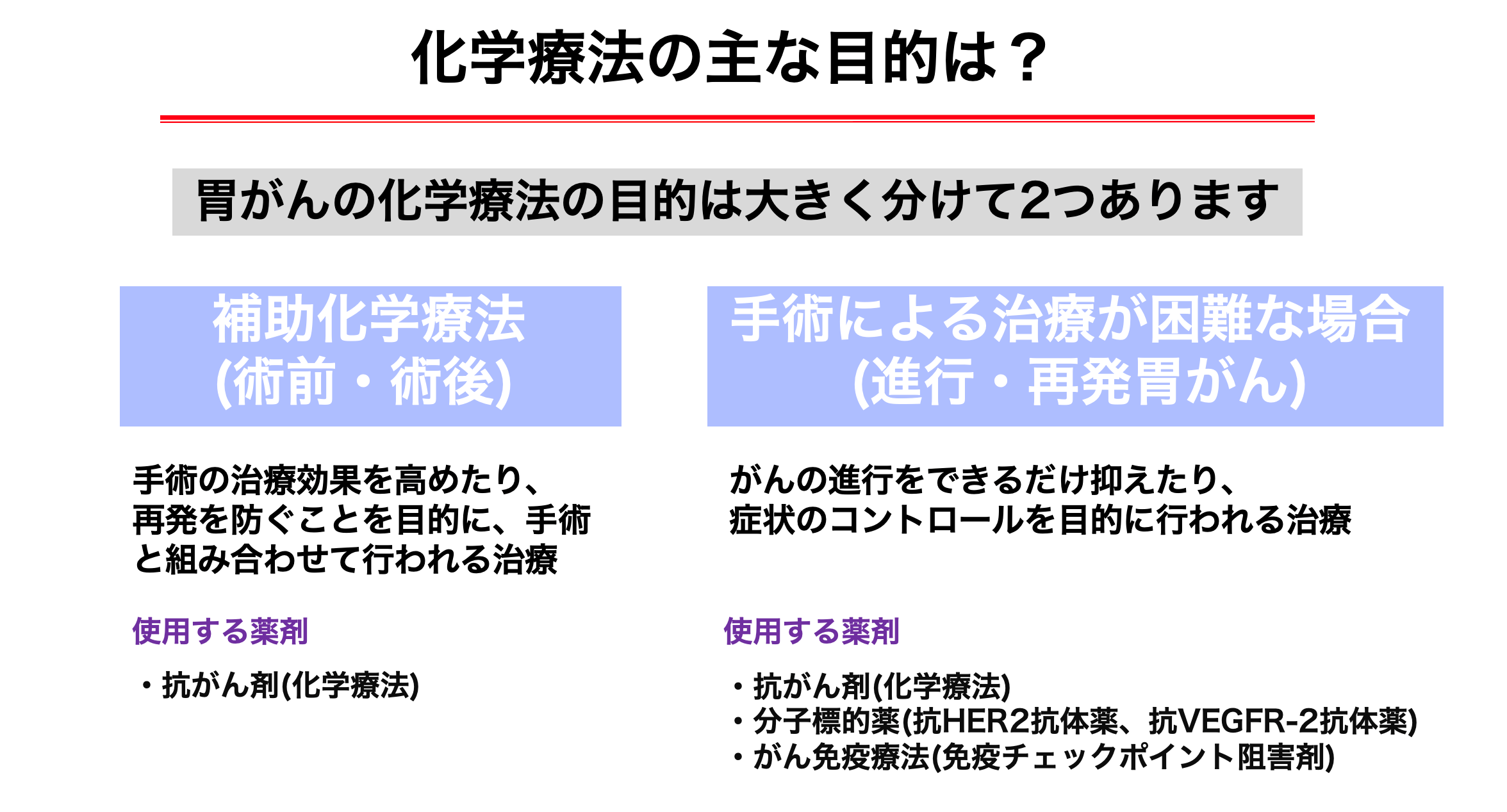
胃がんの治療
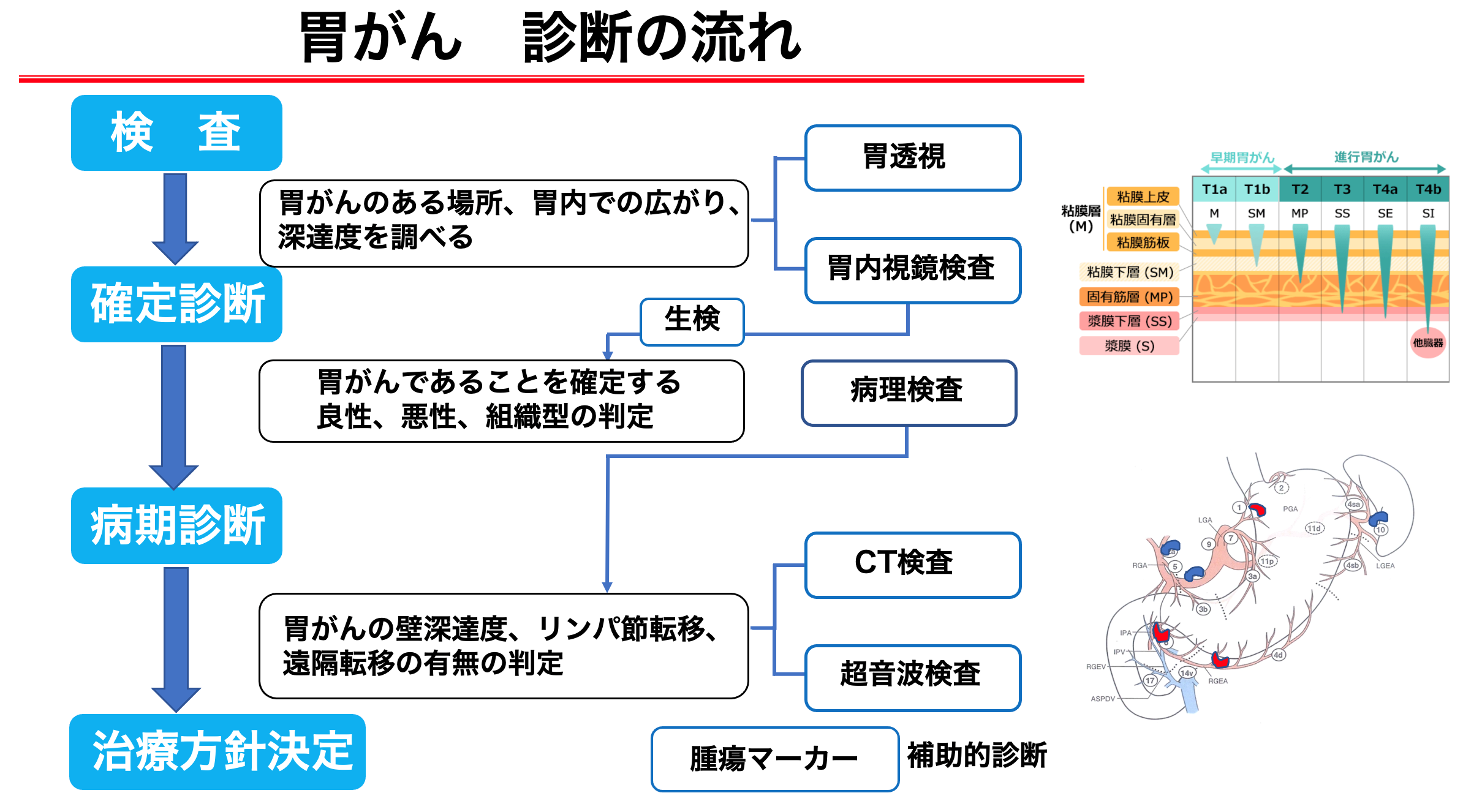
胃がんに対する治療法としては、内視鏡的切除(EMRやESD)、手術、化学療法があり、治療法は病期に基づいて決まります。内視鏡的切除の適応は、早期の胃がんでがんの深さ(深達度)が粘膜にとどまっていて、リンパ節に転移している可能性がない場合です。
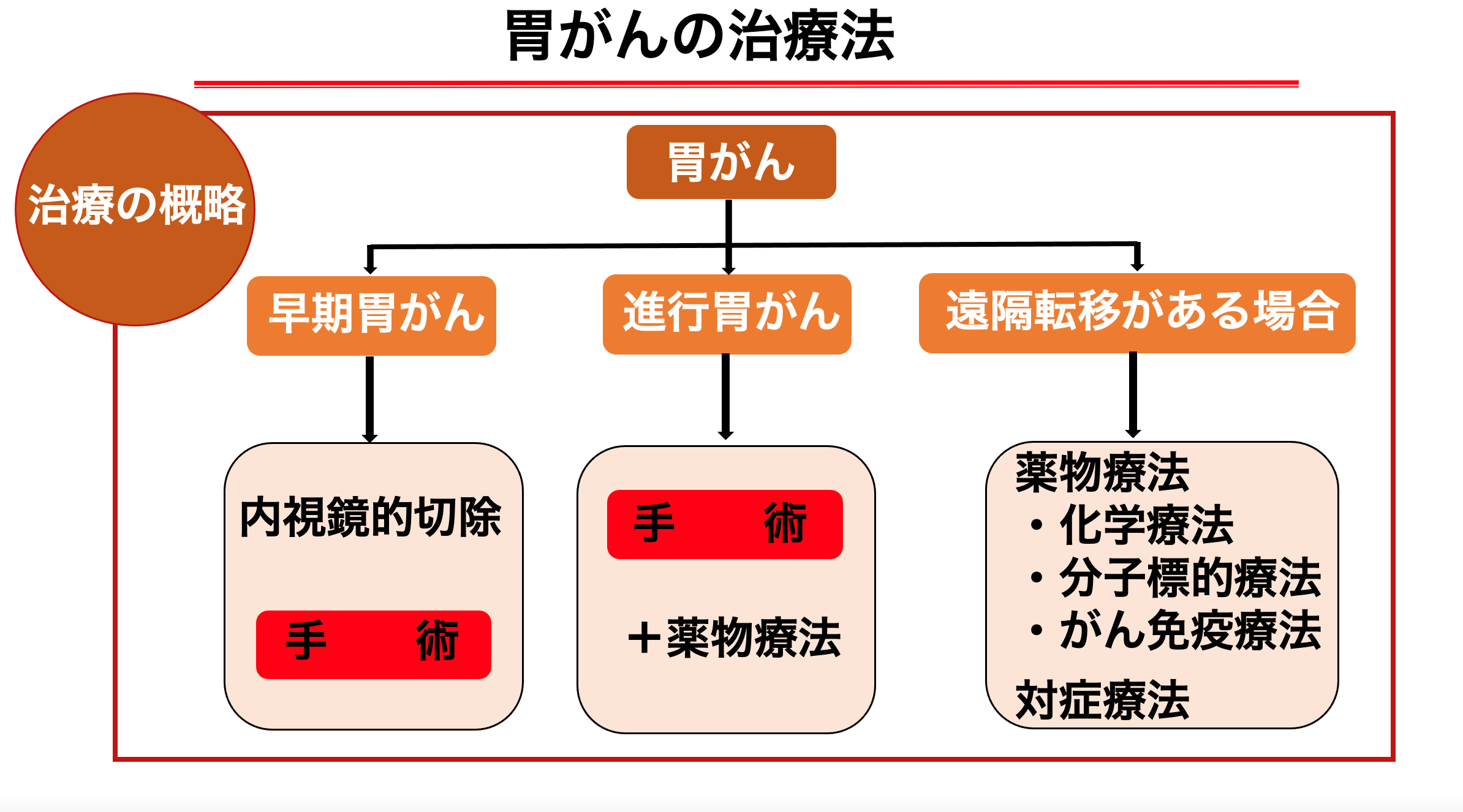
胃がんの標準的な治療法は、手術です。手術は病変の部位に応じた胃切除と胃の周囲の決められた範囲のリンパ節を取り除くリンパ節郭清、食べ物の通り道を作り直す再建が基本です。
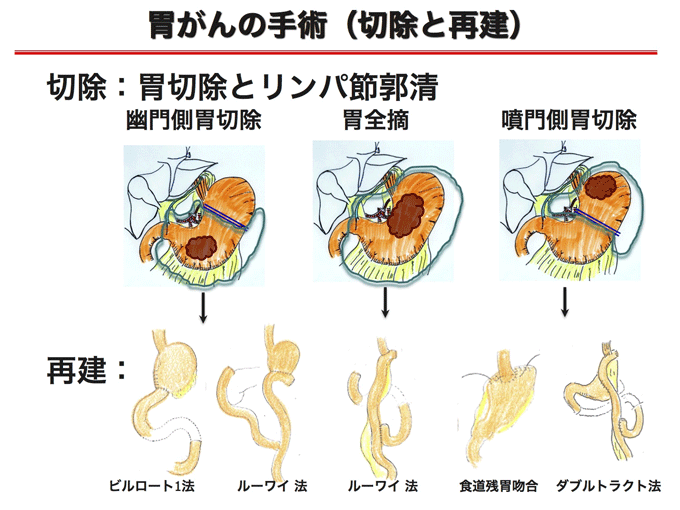
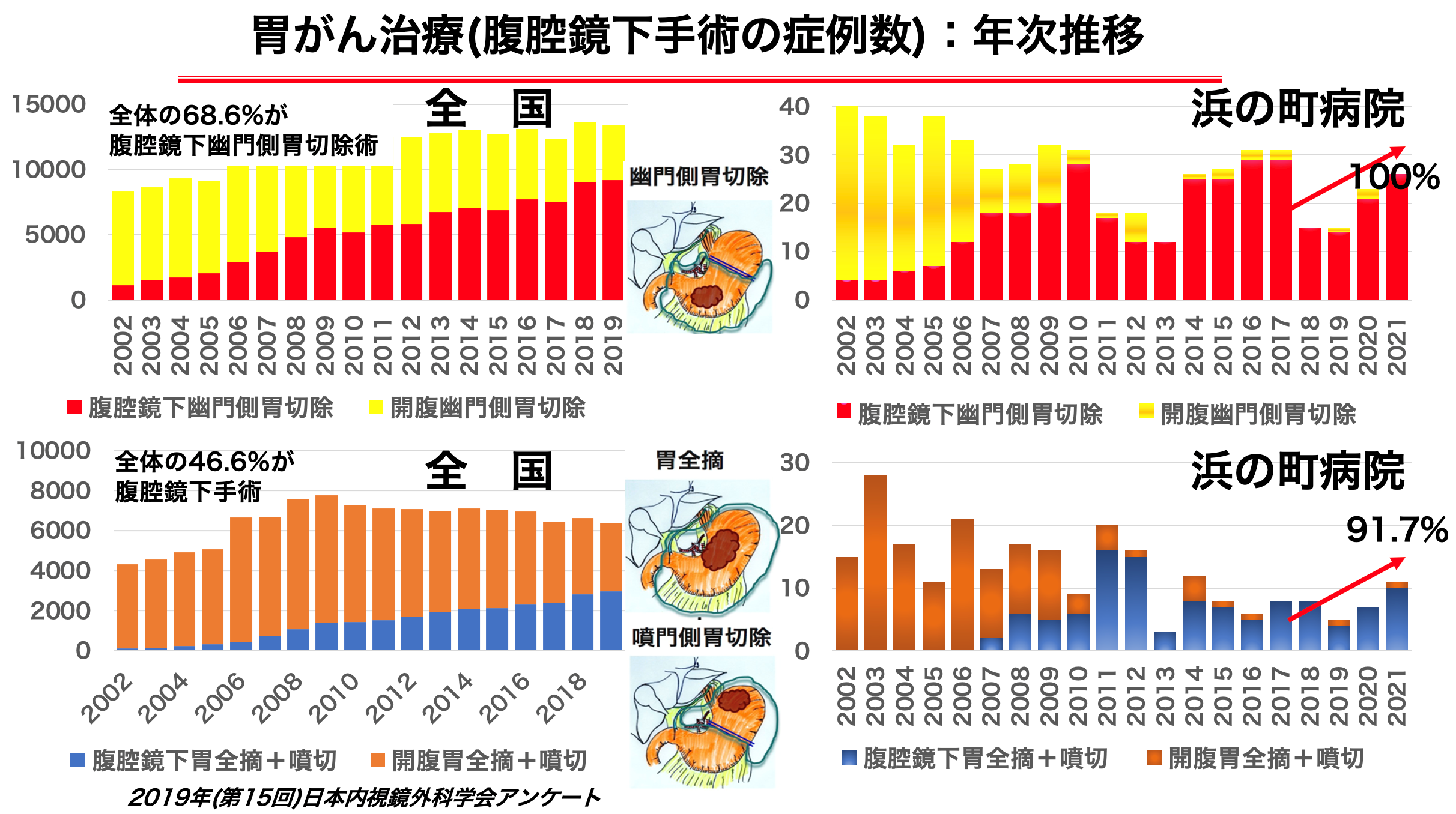
腹腔鏡下胃切除手術は、腹部に5mmから10mmの小さなきずを5ヶ所開けて手術専用のカメラ(腹腔鏡)や手術器具(鉗子)をおなかの中に入れて、腹腔鏡で映し出された腹腔内の様子をテレビ画面で観察しながら手術をおこないます。日本内視鏡外科学会2019の報告によると全国的に胃がんに腹腔鏡手術を適応としているのは約61.5%で、腹腔鏡(補助)下幽門側胃切除術を適応としている施設は68.6%で、さらに腹腔鏡(補助)下胃全摘術を適応としているのは46.6%でした。
当院の胃がん治療
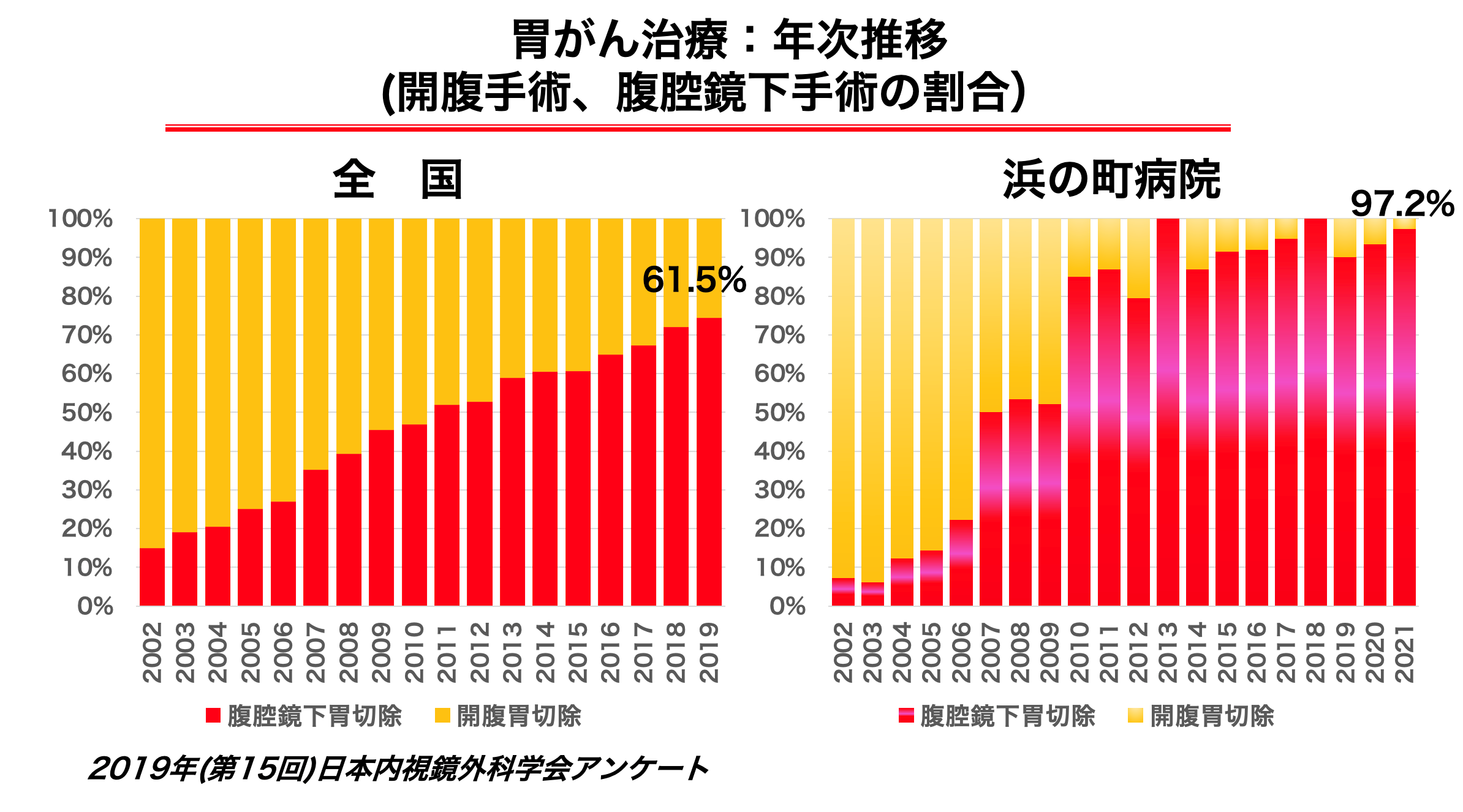
当院では従来の開腹手術にくわえ、2002年からは早期がんに対する腹腔鏡下幽門側胃切除術を導入しました。2007年からは胃上部早期がんに対する腹腔鏡下胃全摘術を、2009年からは2群リンパ節郭清が必要な進行がんにも適応を拡大しています。年間約30-40例の胃がん手術を行っており、2021年は胃がん症例の97.2%に腹腔鏡下手術(幽門側胃切除術、胃全摘術、噴門側胃切除術)を行いました。
当院で胃癌手術を施行した患者の平均年齢は2000年63.3(35-86)歳から2020年71.0(32-94)歳となっており、平均寿命の延びの倍近く上昇しました。 高齢化による癌患者の増加に加え、健康寿命の延長に伴い手術に耐えうる超高齢者が増えたことも一因と考えられます。各種合併症を抱えた患者が増加し、慎重な手術適応・術式選択と各診療科と協力したきめ細かい術前術後管理が必要です。
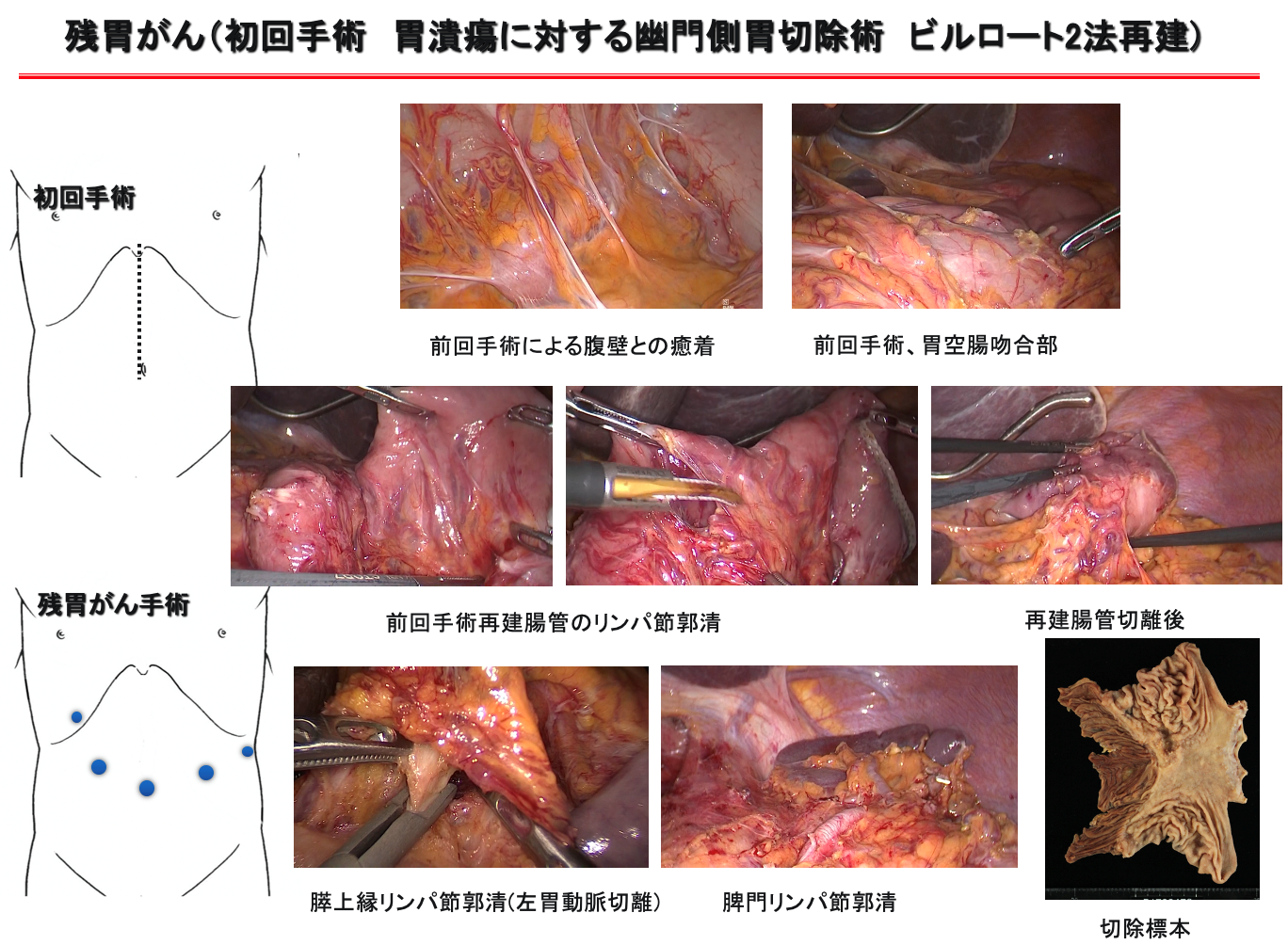
また人口の高齢化により、手術既往を有する症例に対する手術例が増加しています。当院では胃切除の既往がある胃癌(残胃癌)に対する腹腔鏡下残胃全摘術を積極的におこなっています。初回胃切除時の診断(良悪性)により、血管の処理、リンパ節郭清の有無、再建方法及び再建経路が様々であり、さらに術後の癒着で解剖学的判断に難渋することから適応を慎重に判断しています。
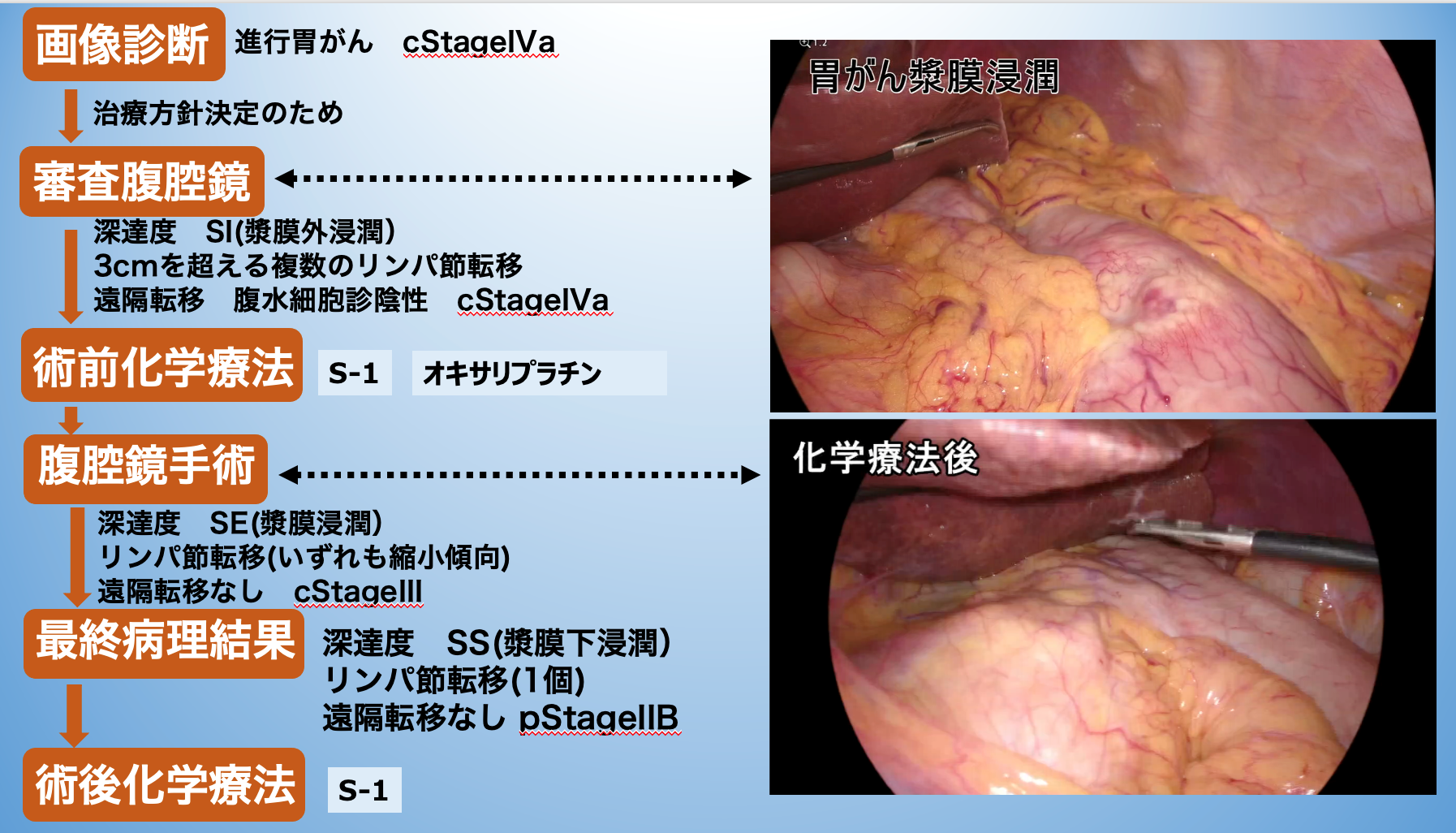
進行胃癌症例は、腫瘍内科と連携してがんの根治を目指して、術前化学療法、術後化学療法を行なっています。
当院は2013年新病院に移転しました。手術室には、腹腔鏡手術モニターとして4Kハイビジョンモニターが設置され、大画面に映し出された繊細な画像により、手術室内のスタッフそれぞれがそれぞれの立ち位置からモニターごしに術野を共有できるようになっています。日本人にとってもっとも身近な悪性腫瘍の1つである胃がんに対する治療体制が整っております。

